認識高血壓(依2025年最新指引)
高血壓多半「沒有症狀」,卻與中風、心臟病、腎臟病與失智風險密切相關。本文以 2025年美國心臟醫學會(AHA/ACC) 最新建議為基準,整理血壓分類、危險訊號、併發症、治療目標與日常自我管理重點。
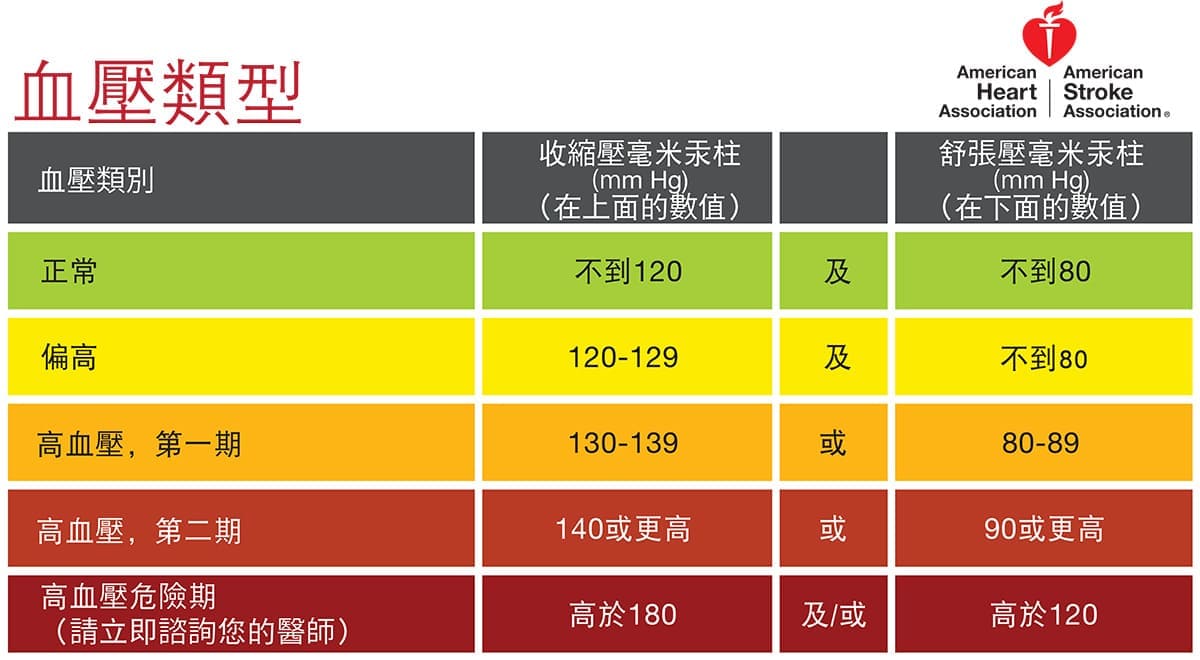
高血壓定義與分類(2025)
| 分類 | 收縮壓(mmHg) | 舒張壓(mmHg) | 說明 |
|---|---|---|---|
| 正常 | < 120 | < 80 | 理想範圍 |
| 偏高(Elevated) | 120–129 | < 80 | 尚未達高血壓 |
| 第 1 級高血壓 | 130–139 | 或 80–89 | 依風險決定是否用藥 |
| 第 2 級高血壓 | ≥ 140 | 或 ≥ 90 | 多建議藥物 + 生活調整 |
| 高血壓危機 | ≥ 180 | 和/或 ≥ 120 | 若合併症狀屬緊急,需立刻就醫 |
診斷需多次、不同時間的正確量測;白袍或隱性高血壓建議輔以居家或 24 小時動態血壓監測。
高血壓症狀與警訊
多數人沒有明顯症狀,因此被稱為「沉默殺手」。下列狀況屬警訊(特別是讀數極高時):胸痛、呼吸困難、背痛、單側麻木無力、視力改變、說話困難、劇烈頭痛、意識改變等。
高血壓併發症
腦部
缺血/出血性中風、腦小血管病變、認知退化與失智風險提高。
心臟
左心室肥大、冠心病、心肌梗塞、心衰竭、心房顫動等。
腎臟
腎小球硬化、蛋白尿、慢性腎臟病,嚴重可至腎衰竭。
眼睛/血管
視網膜病變、動脈粥樣硬化、周邊動脈疾病、大動脈剝離與動脈瘤風險上升。
治療目標與處置
- 多數成人治療目標:降至 <130/<80 mmHg,依年齡、共病與耐受性做個人化調整。
- 生活型態調整:減鹽(每日鈉 ≤ 2,300 mg,理想 1,500 mg 以下)、多蔬果鉀、減重、每週 ≥150 分鐘中強度運動、限酒、戒菸、良好睡眠與壓力管理。
- 藥物策略:常見第一線包含 ACEi、ARB、CCB、噻嗪/類噻嗪利尿劑;第二級或超過目標很多者,可用固定劑量雙合併提高依從性;抗藥性高血壓需排除繼發性原因並調整方案。
- 裝置治療(選擇性):腎神經消融(RDN)可作為對抗藥性或無法耐受多重藥物者的選項之一,須由專科醫師評估。
居家血壓監測:記得722法則
- 每周量7天,每天量2次(早、晚),至少連續量2次(相隔一分鐘)。
- 使用經認證的上臂式血壓計,袖帶尺寸合適。
- 固定時間量測、排空膀胱,坐姿休息 5 分鐘,手臂與心臟同高。
- 避免量測前 30 分鐘飲用含咖啡因飲料或抽菸。
- 建立紀錄(紙本或 App),就診時提供醫師評估。
讀數 ≥180/120 mmHg:請先坐下休息 1 分鐘再重測;若仍很高且出現胸痛、呼吸困難、視力改變、麻木無力或說話困難等症狀,請立刻就醫。
何時需要立刻就醫?
當血壓 ≥180/120 mmHg 並合併下列任一症狀時:胸痛、呼吸困難、背痛、單側麻木/無力、視力改變、說話困難、意識改變或劇烈頭痛——屬高血壓危機,請直接急診評估。
常見問答
我量到 135/85 就是高血壓了嗎?
屬於第一級範圍;是否確診需多次量測或輔以居家/動態監測。治療與否會依你的整體心血管風險而定,建議與醫師討論。
只有頭暈才去量血壓可以嗎?
不建議。高血壓多數無症狀,定期與正確的血壓監測比「有感覺才量」更重要。
藥吃一陣子好了可以停嗎?
請勿自行停藥。需由醫師評估血壓趨勢、風險與副作用,再調整藥物或劑量。
我已經三種藥了還是高,怎麼辦?
可能屬抗藥性高血壓,需要檢查是否有繼發性原因、調整藥物;部分患者可評估是否適合腎神經消融等其他治療。
參考資料
- American Heart Association:高血壓分類、症狀與就醫時機(2025 更新)。
- AHA/ACC 2025 高血壓臨床實務指南(取代 2017 版),治療目標與流程更新。
- Renal Denervation(RDN)在抗藥性高血壓的角色(AHA/ACC 與 ESH 近年共識)。
- 居家血壓監測的正確作法與危急應對。