高血壓是台灣和全世界最常見的慢性病之一,不只會增加中風、心臟病的風險,也可能影響腎臟健康,甚至與記憶力與失智有關。2025 年美國心臟協會(AHA)與美國心臟病學會(ACC)發布了最新高血壓指引,重點在於更早發現、更快介入、更全面的日常追蹤。
小編特別整理與翻譯最新指引,知道「什麼時候該量血壓」、「什麼時候該找醫師」、「生活上能怎麼做」,並提供新舊版本對照表,讓您快速看懂新版和舊版的差別,以及和台灣 2022 年指引的不同之處。
一句話總結2025年美國高血壓指引
2025 版維持高血壓定義不變,但把治療目標簡化為所有成人 <130/80 mmHg、決策風險工具改用 PREVENT 並將藥物啟動門檻調整為 7.5%,擴大腎臟與內分泌篩檢、強化孕期與腦健康、鼓勵固定劑量雙方起始,並將腎交感神經去除術(RDN)納入難治性高血壓選項。
你一定要知道的 8 件事(2025 高血壓指引重點)
- 治療目標很簡單:多數成人目標是 <130/80 mmHg。特殊情況(機構照護、末期、孕期)由醫師個別調整。
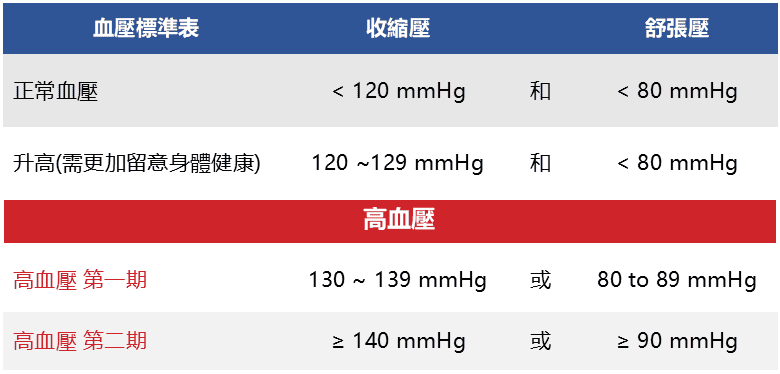
- 血壓分類不變:
- 正常血壓值:<120/80 mmHg
- 升高階段:120–129 / <80 mmHg
- 高血壓第 1 期:130–139 或 80–89 mmHg
- 高血壓第 2 期:≥140 或 ≥90 mmHg
- 什麼時候可能需要藥物?
- 平均 ≥140/90 mmHg:通常需要藥物搭配生活調整。
- 平均 ≥130/80 mmHg,且醫師用 PREVENT 工具估算你的10 年風險 ≥7.5%,或你已經有心血管病、糖尿病、慢性腎臟病、曾中風者:常會建議開始藥物。
- 風險 <7.5%:先做生活調整 3–6 個月;若仍 ≥130/80 mmHg,再考慮藥物。
- 第 2 期(≥140/90)常用「一顆兩種藥」的固定劑量複方(single-pill combo)幫助達標、也比較不會忘記吃。細節請務必和醫師討論。
- 在家量血壓(HBPM)很重要:使用「上臂袖帶型」血壓計,依照醫療團隊的教學量測與回報。目前不建議依賴無袖帶(手錶型)裝置作為診療依據。
- 兩個常見檢查:
- 尿蛋白/肌酐比(uACR):現在所有高血壓患者都建議驗,早期找出腎臟問題。
- 醛固酮/腎素比(ARR):擴大篩檢「原發性醛固酮增多症」,例如第 2 期或合併睡眠呼吸中止的人。
- 孕期與產後:懷孕期間達 140/90 mmHg 就需要處理;可能使用低劑量阿斯匹靈預防子癲前症;產後也要持續追蹤。
- 什麼時候要緊急就醫?當血壓>180/120 mmHg,且出現胸痛、呼吸困難、視力改變、說話困難、手腳無力等症狀,屬緊急,請立刻送醫。
什麼是 PREVENT 風險工具?
2025 美國高血壓指引採用的新一代風險計算器,PREVENT 是美國心臟協會(AHA)推出的 心血管風險計算器,2025 年高血壓指引正式採用。它會綜合你的 年齡、性別、血壓、膽固醇、血糖、是否抽菸、腎臟病(CKD)等資料,估算你未來 10 年與 30 年發生心血管疾病(心臟病、中風等)的風險,幫助醫病共同決策。
※為什麼重要? 在 2025 指引中,若 PREVENT 計算你的 10 年風險 ≥ 7.5%, 即使血壓在 130–139 mmHg/80–89 mmHg(第 1 期),醫師也可能建議及早開始藥物搭配生活調整。 風險 < 7.5% 者,通常先做3–6 個月的生活調整,再評估是否加藥。
PREVENT 看些什麼?
- 基本資料:年齡、性別、族群
- 臨床數值:收縮/舒張壓、膽固醇(總膽固醇、HDL 等)、血糖/HbA1c
- 生活型態:是否抽菸
- 共病與風險:CKD(腎臟病)、可納入尿蛋白/肌酐比(uACR)等資訊
PREVENT vs 舊版 ASCVD(PCE)對照
| 面向 | PREVENT | ASCVD / PCE |
|---|---|---|
| 估算疾病範圍 | 更廣:總體 CVD(含心臟病、中風),並兼顧腎臟/代謝面向 | 聚焦 ASCVD(心肌梗塞、中風、冠心病死亡) |
| 預估風險時間範圍 | 10 年和30 年 風險 | 僅 10 年 風險 |
| 適用族群(年齡) | 約 30–79 歲 成人,涵蓋多族群 | 約 40–79 歲 成人,主要白人與非裔族群模型 |
| 納入因子 | 年齡、性別、族群、血壓、膽固醇、糖尿病、抽菸、CKD、(可含)uACR/HbA1c 等 | 年齡、性別、族群、血壓、膽固醇、糖尿病、抽菸 |
| 資料更新 | 較新近的大型資料庫,較貼近現代人口結構 | 較早期世代研究,部分族群可能高估/低估 |
| 在高血壓指引中的應用 | 第 1 期(收縮壓/舒張壓:130–139 mmHg/80–89 mmHg):10 年風險 ≥ 7.5% → 考慮加藥 | 第 1 期:10 年風險 ≥ 10% → 才考慮加藥 |
| 整體評估 | 更全面、可看長期(30 年),納入腎臟與社會因素,利於「全人」風險溝通 | 工具成熟、醫師熟悉度高,但族群適配性與年代性為限制 |
線上 PREVENT 計算機
- AHA 官方 PREVENT Calculator: 前往使用
建議用於 30–79 歲、尚未確診心血管病 的成人,作為醫病討論的參考。 - MDCalc(第三方工具): PREVENT 10 & 30 年風險
介面友善,多為臨床人員使用。
重要提醒:PREVENT 是輔助工具,不是診斷或處方。 請勿自行依結果增減藥物;任何治療調整務必與醫師討論。
日常在家該如何預防高血壓
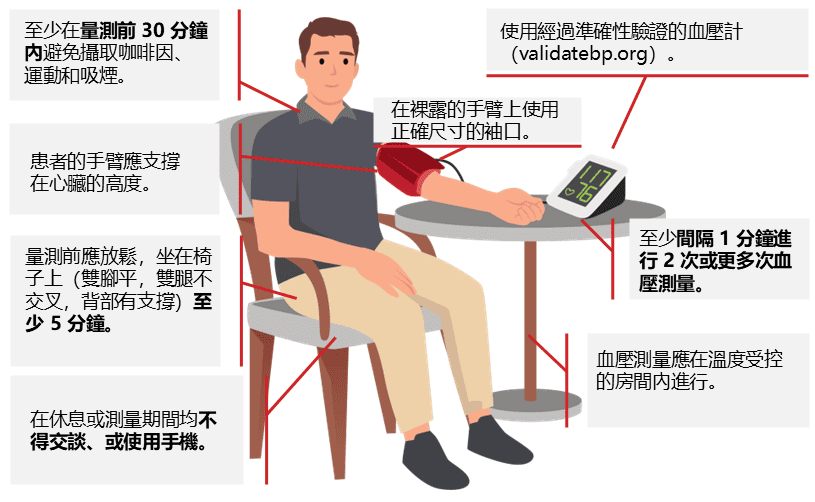
※在家定期量:量血壓步驟(上臂袖帶型)
- 坐好、背靠椅背、腳踩地、手臂與心臟同高,安靜 5 分鐘再量。
- 每次量 2 次、間隔 1 分鐘,早晚固定時間量。
- 把數字記錄下來(或用血壓計記憶),帶去門診給醫師判讀。
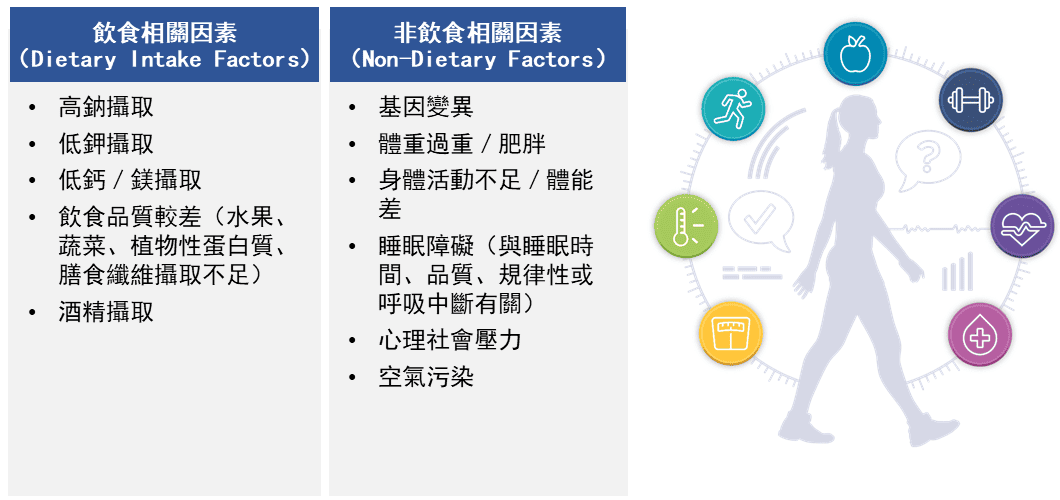
※生活飲食控制好
- 減鹽:一天鈉 <2,300 mg,越接近 1,500 mg越好;少外食與加工品。
- 體重:如果過重,先以減重 5%為起點。
- 運動:每週 75–150 分鐘(快走、騎車、阻力訓練都可以)。
- 少酒或不喝、管理壓力、睡眠充足、戒菸。
關於藥物
藥物的選擇與劑量,需由醫師/藥師依你的狀況(共病、腎功能、孕期等)評估。請不要自行停藥或改藥;有副作用就回診討論。
表格一:2025 vs 2017(美國指引新舊版差別)
| 面向 | 2025(AHA/ACC) | 2017(AHA/ACC) |
|---|---|---|
| 高血壓分類 | 架構不變:正常/升高/第1期/第2期(130/80 為診斷門檻) | 首次把門檻下修至130/80 mmHg,建立升高/第1期/第2期 |
| 整體治療目標 | 多數成人 <130/80 mmHg(特殊情況個別化) | <130/80 mmHg 主要著重高風險或已有心血管病者 |
| 第 1 期、低風險處置 | 先做生活調整3–6 個月;若仍 ≥130/80 → 可加藥 | 多以生活調整為主,未必一定加藥 |
| 第 2 期起始 | 偏好「單一錠雙方」(固定劑量複方) | 建議雙藥,但未特別強調單一錠 |
| 量測血壓方式 | 強調在家量測(HBPM)與團隊照護;避免依賴無袖帶裝置 | 強調正確量測與 HBPM,較少談無袖帶限制 |
| 針對孕期血壓 | 140/90 mmHg 即需處理,強調產後追蹤 | 相對著墨較少 |
表格二:2025(美國高血壓指引)vs 2022(台灣高血壓指引)
| 面向 | 2025(美國 AHA/ACC) | 2022(台灣 TSOC/THS) |
|---|---|---|
| 總目標 | 多數成人 <130/80 mmHg(個別化) | <130/80 mmHg,而且以家用血壓(HBPM)為準 |
| 診斷與分類 | 正常/升高/第1期/第2期(130/80 mmHg 為門檻) | 分類一致,但更強調標準化 HBPM |
| 在家量法 | 建議 HBPM;避免依賴無袖帶裝置 | 推「722 協議」:連續 7 天、早晚各量 2 次、每次取 2 個讀值 |
| 第 2 期起始 | 單一錠雙方較易達標 | 若高於目標 20/10 mmHg,建議單一錠雙方起始;也可半錠調整 |
| 針對孕期血壓 | 達 140/90 mmHg就要處理;產後續追蹤 | 輕度孕期高血壓保留彈性;≥160/110 mmHg必須立即處理 |
參考資料
- AHA/ACC 2025 高血壓指引:Top Things to Know(專業版)
- AHA 一般大眾:Top 10 Things to Know
- AHA 新聞稿:新指引強調預防與早期治療
- AHA/ACC 2017 指引重點(PDF)
- 台灣 2022 高血壓指引(TSOC/THS,PMC 開放全文)
*本文為衛教重點整理,實際診斷與治療請依臨床專業評估;孕期與特殊族群請務必與醫療人員討論。
最後更新:2025-08-16|撰稿與翻譯:家天使照顧平台
